


協会けんぽのサポートを活用して
健康状態を確認・改善・維持をしないことは

健康づくりサイクルをまわして、元気で健康な暮らしを続けましょう!
協会けんぽのサポートを
活用して健康状態を
確認・改善・維持をしないことは


健康づくりサイクルをまわして、
元気で健康な暮らしを
続けましょう!
40歳以上の方は特に注意!




01
健診を
毎年受けていますか?
協会けんぽ加入者は健診をお得に受けられるのに、受けないのはもったいない。
健診を受けて健康状態を確認


02
健診を受けっぱなしに
していませんか?
せっかく健診を受けても、
改善につなげなければもったいない。
健診結果に応じて行動することで
健康状態を改善


03
日々の健康づくりに
取り組んでいますか?
良好な健康状態になっても、それを継続しないのはもったいない。
食事や運動に気をつけて、
良好な健康状態を維持

協会けんぽは、みなさまの健康づくりをサポートしています。
健康づくりサイクルをまわして、元気で健康な暮らしを続けましょう!


01
健診の受診
健康状態を確認するために健診を
毎年受けましょう!
02
健診後の行動
健診結果をもとに生活習慣を改善したり
早期に医療機関を受診しましょう!
03
日々の健康づくり
適度な運動やバランスの良い
食生活等で日々の健康に気をつけましょう!



健診ってどうして大切?
生活習慣病は早期には自覚症状がなく、症状が現れたときにはすでに進行しているというケースが少なくありません。
健診を受けることで自身の生活習慣を見直し、改善に取り組むきっかけとなります。
また、早期に病気を発見し、早期治療につなげることができます。


健診ってどうして大切?

生活習慣病は早期には自覚症状がなく、症状が現れたときにはすでに進行しているというケースが少なくありません。
健診を受けることで自身の生活習慣を見直し、改善に取り組むきっかけとなります。
また、早期に病気を発見し、早期治療につなげることができます。


対象:35歳〜74歳の被保険者(ご本人)
メタボリックシンドロームとともに5大がん(肺・胃・大腸・子宮・乳房)までカバー!


自己負担を軽減しています。
※子宮頸がん検診・乳がん検診は、別途自己負担が必要です。

生活習慣病予防健診(一般健診)でなにを調べるの?
血圧測定
血圧を測り、循環器系の状態を調べます。
血液検査
動脈硬化、肝機能等の状態や糖尿病、痛風等を調べます。
尿検査
腎臓、尿路の状態や糖尿病等を調べます。
心電図検査
不整脈や狭心症等の心臓に関わる病気を調べます。
胸部レントゲン検査
肺や気管支の状態を調べます。
胃部レントゲン検査
食道や胃、十二指腸の状態を調べます。
便潜血反応検査
大腸からの出血を調べます。


対象:生活習慣病予防健診(一般健診)を
受診する
40歳・45歳・50歳・55歳・60歳・65歳・70歳の方
付加健診とは節目の年齢において、肝臓、胆のう、腎臓といった腹部の臓器の様子を調べるための腹部超音波検査や、
高血圧・動脈硬化などを見つける手がかりとなる眼底検査といった、より詳細な健診です。
付加健診の
自己負担も軽減しています。
健診受診の流れ
STEP 1
受診を希望する
健診機関に予約する
全国約3,600機関の健診機関で受診することができます。
協会けんぽへの申込み手続きは不要です。
STEP 2
健診を受診する
受診当日は、以下のいずれかにより保険資格の確認を受けてください。
なお、資格確認方法は健診機関により異なるため、詳細は受診予定の健診機関へお問い合わせください。
マイナ保険証によるオンライン資格確認
(受診する施設が対応している場合)
マイナ保険証と資格情報のお知らせの提示
マイナポータルの保険資格画面の提示
資格確認書又は健康保険証
(令和7年12月1日まで利用可能)の提示
STEP 3
健診結果を確認する
メタボリックシンドロームのリスクのある方
特定保健指導を利用して、
生活習慣の改善に取り組みましょう。
医療機関への受診が必要と判定された方
早期に医療機関を受診してください。


対象:40歳〜74歳の被扶養者(ご家族)
特定健診で調べること(基本的な健診)
問診
現在の健康状態や生活習慣(飲酒、喫煙の習慣など)を伺い、検査の参考にします。
診察等
視診、触診、聴打診などを行います。
身体計測
身長・体重・腹囲を測ります。
血圧測定
血圧を測り、循環器系の状態を調べます。
血中脂質検査※
中性脂肪や善玉・悪玉コレステロールを測定し、動脈硬化や脂質異常等を調べます。
肝機能検査※
肝細胞の酵素を測定し、肝機能等の状態を調べます。
血糖検査※
空腹時血糖またはHbA1c、随時血糖を測定し、糖尿病等を調べます。
(随時血糖を測定する場合は、食事開始後3.5時間以上経過していること)
尿検査
腎臓、尿路の状態や糖尿病等を調べます。
※採血による検査です。
健診結果等に基づいて医師の判断により実施する項目(詳細な健診)
心電図検査 / 眼底検査 /
貧血検査※ / 血清クレアチニン検査※
(eGFRによる腎機能の評価含む)
※採血による検査です。
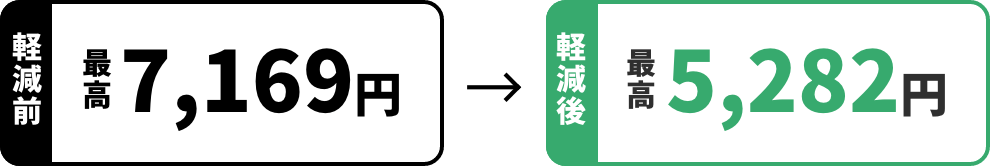
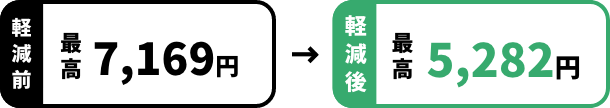
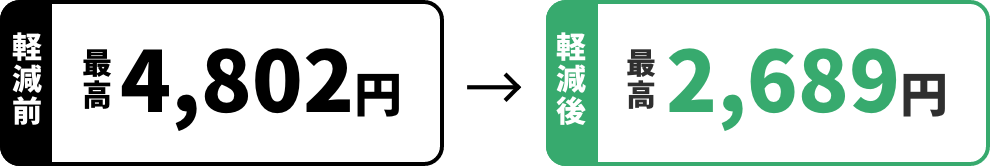
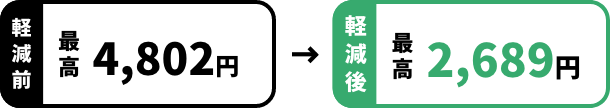
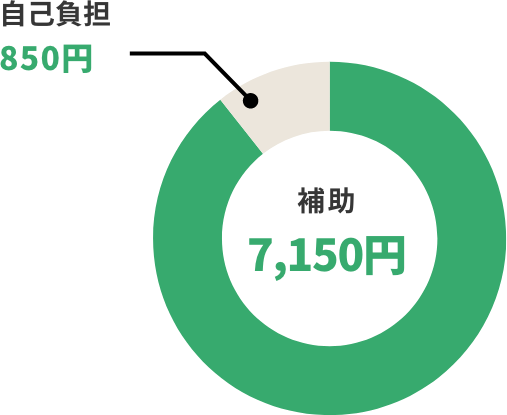
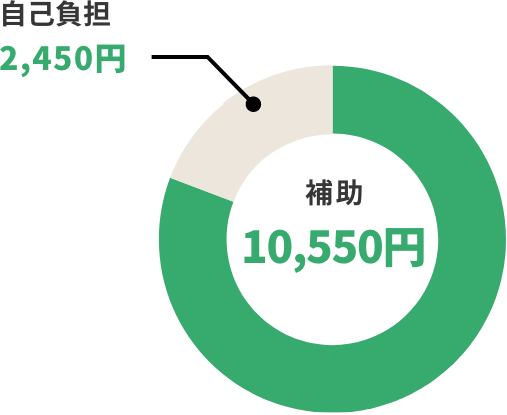
健診の費用
費用の多くを補助しています
例:基本的な健診費用が8,000円の場合



例:基本的な健診費用+詳細な健診費用が13,000円の場合



健診受診の流れ
STEP 1
受診券※を受け取る
受診券は、例年4月ごろ、
被保険者の皆さまのご自宅等に送付されます。
※受診券がお手元に届かない場合は、支部にお問い合わせください。
STEP 2
健診機関に予約する
ショッピングセンター、公民館等で
実施している集団健診は、
予約方法が異なる場合があります。
STEP 3
健診を受診する
当日は、以下のものを忘れずにお持ちください。
・受診券 ・マイナ保険証等 ・健診費用(自己負担分)
STEP 4
健診結果を確認する
メタボリックシンドロームのリスクのある方
特定保健指導を利用して、
生活習慣の改善に取り組みましょう。
医療機関への受診が必要と判定された方
早期に医療機関を受診してください。





あなたの健康づくりをサポートします

健康づくりのプロがサポート
「メタボリックシンドローム」のリスクのある方を対象にした健康サポートです。
健康に関するセルフケアができるように、保健師または管理栄養士がサポートします。


健康づくりのプロがサポート

「メタボリックシンドローム」のリスクのある方を対象にした健康サポートです。
健康に関するセルフケアができるように、保健師または管理栄養士がサポートします。
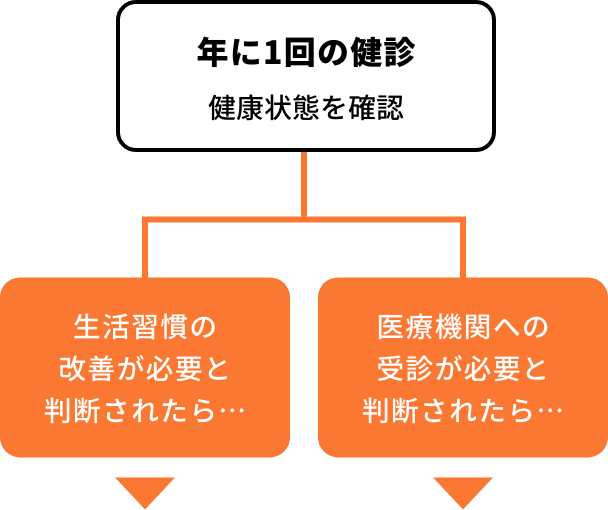
特定保健指導の対象者
健診を受けた40歳以上の方のうち…

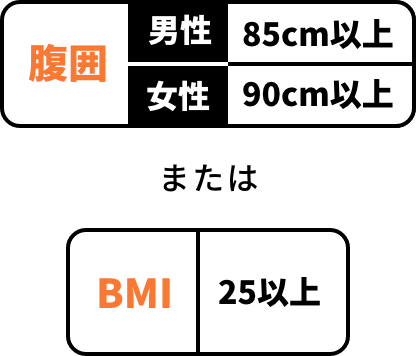
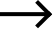

さらに以下の追加リスクが
1つでもあれば、
特定保健指導対象者に該当


※喫煙については、血圧、血糖、脂質のリスクが1つ以上の場合にのみ追加。
特定保健指導の費用
被保険者
無料
被扶養者
協会けんぽが補助する額を超えた分が自己負担となります。



特定保健指導の内容
STEP 1
目標と行動計画の設定
20〜30分の初回面談
ライフスタイルや体の状態に合わせて、運動や食事、喫煙、飲酒等の生活習慣の改善に向けた取組を個別具体的に提案。健康に向けた目標と行動計画を一人一人に寄り添って考えます。
STEP 2
3〜6カ月のチャレンジ
行動計画の実践
STEP1で考えた具体的な行動計画を実践。保健師または管理栄養士等がサポートします。
STEP 3
目標達成度のチェック
減量等、目標を達成できたかの確認を行うとともに、引き続き健康づくりについての取組をアドバイスします。

なぜ特定保健指導を受けるの?

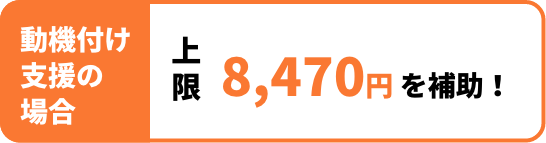
内臓脂肪は、運動不足や不適切な食生活等の様々な要因によって蓄積されます。内臓脂肪の蓄積は、高血圧、高血糖、脂質異常を引き起こす大きな要因の一つとなります。
内臓脂肪の蓄積と高血圧、高血糖、脂質異常を氷山に例えると、「水面下の大きな一つのかたまり(内臓脂肪の蓄積)から水面に出た複数のかたまり(高血圧、高血糖、脂質異常)」が形成されていきます。水面に出た一つひとつのかたまりが小さかったとしても、複合された氷山全体が大きくなると、脳血管疾患、心疾患を引き起こすことになります。
そのため、水面に出た一つひとつのかたまり(高血圧、高血糖、脂質異常)をそれぞれの薬で治療したとしても、水面下に大きなかたまり(内臓脂肪の蓄積)がある限り、根本的な解決にはなりません。重要なのは、「水面下に隠れている大きなかたまりを小さくすること」つまり、内臓脂肪の蓄積を減らすことです。内臓脂肪を減らすためには、生活習慣を見直し、適度な運動やバランスの良い食事、禁煙等に取り組むことが大切です。
特定保健指導を受けた方のエピソード
私は3交替勤務で、食事時間などは不規則になりがちでした。健診で、肥満、高血糖、肝機能異常と判定されました。自分自身でも生活習慣の改善が必要だと感じていたときに、事業所を通じて特定保健指導の案内があったため、指導を受けることにしました。初めての面談のときには、甘味飲料を控えるなど取組を始めており、すでに体重が1kg減っていたため、その取組について、保健師さんが後押ししてくれました。
また、保健師さんは私の生活習慣を確認し、新たな取組として、「野菜から食べ始めること」、「主食を半分に減らすこと」を一緒に考え、実行してみることにしました。
保健師さんから1ヵ月に1回は電話があり、取組を継続できるよう励ましてくれたおかげで、半年後には、体重が約3kg減り、翌年の健診結果では、血糖値、肝機能が正常値となりました。


私は3交替勤務で、食事時間などは不規則になりがちでした。健診で、肥満、高血糖、肝機能異常と判定されました。自分自身でも生活習慣の改善が必要だと感じていたときに、事業所を通じて特定保健指導の案内があったため、指導を受けることにしました。初めての面談のときには、甘味飲料を控えるなど取組を始めており、すでに体重が1kg減っていたため、その取組について、保健師さんが後押ししてくれました。
また、保健師さんは私の生活習慣を確認し、新たな取組として、「野菜から食べ始めること」、「主食を半分に減らすこと」を一緒に考え、実行してみることにしました。
保健師さんから1ヵ月に1回は電話があり、取組を継続できるよう励ましてくれたおかげで、半年後には、体重が約3kg減り、翌年の健診結果では、血糖値、肝機能が正常値となりました。


自覚症状がなくても受診しましょう

自覚症状がないのに医療機関への受診は必要?
生活習慣病は自覚症状がないまま徐々に進行するため、治療せずに放置すると、動脈硬化などが急速に進み、心疾患等が発症する危険度が高くなります。
健診を受診した結果、医療機関への受診が必要と判定された場合は、早期に受診することをお勧めいたします。


自覚症状がないのに医療機関への受診は必要?

生活習慣病は自覚症状がないまま徐々に進行するため、治療せずに放置すると、動脈硬化などが急速に進み、心疾患等が発症する危険度が高くなります。
健診を受診した結果、医療機関への受診が必要と判定された場合は、早期に受診することをお勧めいたします。
医療機関への受診が
必要な方へのお知らせ
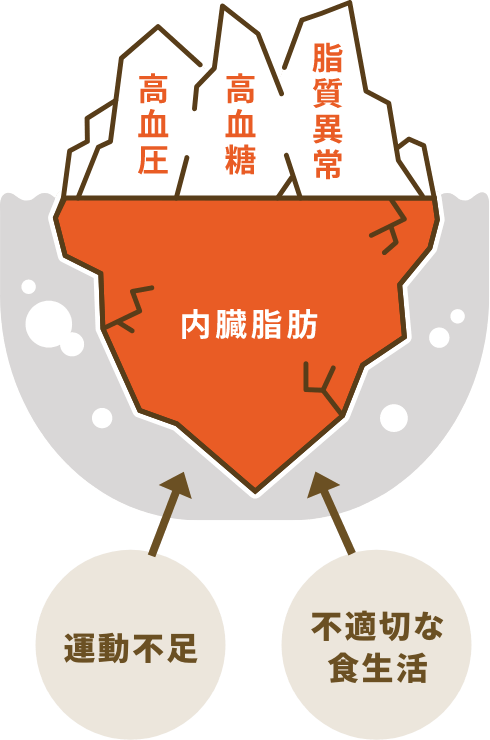
健診において、血圧値、空腹時血糖値(またはHbA1c)、LDL(悪玉)コレステロール値が高く、医療機関への受診が必要と判断された方で、受診が確認できなかった方に対して、案内をお送りいたします。
(イメージ図)
収縮期血圧値
160mmHg以上
拡張期血圧値
100mmHg以上
空腹時血糖値
126mg/dL以上
HbA1c
6.5%以上
LDLコレステロール値
180mg/dL以上
放置すると?
高血圧
正常血圧と比べて血圧が高くなるほど脳卒中(脳出血、脳梗塞等)の発症リスクが高まります。
高血糖
高血糖の状態を放置すると、場合によっては、人工透析が必要になってしまいます。
脂質異常
LDLコレステロール値が基準値より高い人は心筋梗塞等になりやすいことが分かっています。
尿蛋白陽性
慢性腎臓病の疑いがあります。
慢性腎臓病の人は、そうでない人と比べて透析治療が必要な状況になりやすいことが分かっています。





良い食生活



医療費の伸びを抑えるために
ひとりひとりができること
皆さまが健康な生活を続けていただくことが最も大切です。
また、医療機関を受診する際に、医療のかかり方を見直すことで、自己負担の軽減ひいては医療費の適正化につながります。

かかりつけ医、かかりつけ薬剤師・薬局を持とう
「かかりつけ医」とは、日常的な病気の診断や健康相談などができる身近な医師のことです。
同じ医師に継続して診てもらうことにより、病歴、体質、生活習慣等を把握・理解した上での治療やアドバイスが受けられます。 詳しい検査や高度な医療が必要と診断された場合には、適切な大病院や専門医を紹介してもらうことができるので安心です。

「かかりつけ薬剤師・薬局」とは、一人ひとりの服薬状況を把握し、くすりの飲み合わせ(ポリファーマシー)や副作用などの相談ができる薬剤師・薬局のことです。
「ポリファーマシー」って
聞いたことありますか
多くのくすりを服用しているために、副作用を起こしたり、きちんとくすりが飲めなくなったりしている状態のことです。単に服用しているくすりの数が多いことではありません。詳しくはこちら >
(一般社団法人くすりの適正使用協議会のウェブサイトに遷移します)
出典:一般社団法人くすりの適正使用協議会

体にもお財布にも負担が大きい
はしご受診
同じ病気や症状の治療のために複数の医療機関にかかることを「はしご受診」といいます。はしご受診をすると、受診のたびに医療費がかさむだけでなく、同じような検査や投薬が繰り返され体に負担がかかります。
はしご受診による医療費の負担
はしご受診による医療費(3割負担の場合)
| 同じ医療機関を 3回受診した場合 |
3つの医療機関を はしご受診した場合 |
|
|---|---|---|
| 1回目 | 初診料870円 +検査料等 |
初診料870円 +検査料等 |
| 2回目 | 再診料230円 | 初診料870円 +検査料等 |
| 3回目 | 再診料230円 | 初診料870円 +検査料等 |
| 初診・再診料 の合計 |
初診・再診料 1,330円 +検査料等 |
初診・再診料 2,610円 +検査料等×3 |
はしご受診による医療費
(3割負担の場合)
同じ医療機関を3回受診した場合
| 1回目 | 初診料870円 +検査料等 |
| 2回目 | 再診料230円 |
| 3回目 | 再診料230円 |
| 初診・再診料 の合計 |
初診・再診料 1,330円 +検査料等 |
3つの医療機関をはしご受診した場合
| 1回目 | 初診料870円 +検査料等 |
| 2回目 | 初診料870円 +検査料等 |
| 3回目 | 初診料870円 +検査料等 |
| 初診・再診料 の合計 |
初診・再診料 2,610円 +検査料等×3 |

緊急時以外は平日昼間に受診しよう
本来、休日や夜間は緊急性の高い重症患者や入院患者に対応する時間帯です。この時間帯の自己都合による安易な受診は、自己負担の増加だけでなく、医療スタッフの負担になるとともに本当に治療が必要な方の治療の機会を奪うことになりかねません。
やむを得ない場合以外は、診療時間内に受診するようにしましょう。
診療時間外の医療費の負担
医療機関(3割負担の場合)
| 初診料 | 再診料 | |
|---|---|---|
| 休日加算日・祝 | +750円 | +570円 |
| 時間外加算おおむね8時前と18時以降 土曜日は8時前と12時以降 |
+260円 (+690円) ※ |
+200円 (+540円) ※ |
| 深夜加算22時〜翌6時 | +1,440円 | +1,260円 |
※( )内は、救急病院などの場合の額です
薬局(3割負担の場合)
| 休日加算日・祝 | 調剤技術料の 1.4倍を加算 |
| 時間外加算おおむね8時前と18時以降 土曜日は8時前と12時以降 |
調剤技術料と 同額を加算 |
| 深夜加算22時〜翌6時 | 調剤技術料と 2倍を加算 |
医療機関初診料
(3割負担の場合)
| 休日加算日・祝 | +750円 |
| 時間外加算おおむね8時前と18時以降 土曜日は8時前と12時以降 |
+260円 (+690円) ※ |
| 深夜加算22時〜翌6時 | +1,440円 |
医療機関再診料
(3割負担の場合)
| 休日加算日・祝 | +570円 |
| 時間外加算おおむね8時前と18時以降 土曜日は8時前と12時以降 |
+200円 (+540円) ※ |
| 深夜加算22時〜翌6時 | +1,260円 |
※( )内は、救急病院などの場合の額です
薬局
(3割負担の場合)
| 休日加算日・祝 | 調剤技術料の 1.4倍を加算 |
| 時間外加算おおむね8時前と18時以降 土曜日は8時前と12時以降 |
調剤技術料と 同額を加算 |
| 深夜加算22時〜翌6時 | 調剤技術料と 2倍を加算 |










